Stressmanagement
- 2. Gesundheit -
Die Begriffe Gesundheit und Krankheit sind eng verknüpft mit den Begriffen Entspannung und Stress. Stress ist wie eingangs schon erwähnt, gegenwärtig ein entscheidender Faktor, der zur Entstehung vieler Krankheiten beitragen kann. In diesem Kapitel setzte ich mich deshalb zunächst mit dem Gesundheits- und Krankheitsbegriff auseinander. Des Weiteren untersuche ich den Wandel im Gesundheits- und Krankheitsverständnis, und erörtere die aktuelle Situation diese Thematik betreffend. Schließlich stelle ich ein Gesundheitsmodell, das Modell der Salutogenese , vor.
2.1 Auseinandersetzung mit dem Gesundheitsbegriff
Auf den ersten Blick scheinen die Begriffe Gesundheit und Krankheit eindeutig definiert. Gesundheit lässt sich mit Wohlbefinden und Abwesenheit von Symptomen beschreiben. Mit Krankheit hingegen werden Beschwerden, Schmerzen und Einschränkungen verbunden. Bei genauerer Betrachtung zeigt sich, dass sowohl im privaten als auch im gesellschaftlichen Bereich die Begriffe Gesundheit und Krankheit unterschiedlich definiert sein können. Für manche ist Gesundheit gleichbedeutend mit Wohlbefinden und Glück, andere verstehen darunter das Freisein von körperlichen Beschwerden und wieder andere verstehen darunter die Fähigkeit des Organismus, mit Belastungen fertig zu werden. Diese subjektiven Vorstellungen entwickeln sich in der Sozialisation jedes einzelnen und in einem spezifischen gesellschaftlichen Kontext. Die Wahrnehmung körperlicher Beeinträchtigungen wird durch die soziale und individuelle Einschätzung beeinflusst. Dieser Einschätzungsprozess ist zwar auch abhängig von der Schwere der Symptome, aber die Wahrnehmung von persönlichen und sozialen Ressourcen hat dennoch entscheidenden Einfluss auf die subjektive Befindlichkeit und auf das gesundheitsbezogene Verhalten einer Person (vgl. Bengel; Strittmatter; Willmann 20027, S. 15).
2.1.1 Ansätze zur Definition von Gesundheit
Es gibt eine Vielzahl von Ansätzen zur Definition von Gesundheit
und Krankheit, mit dem gemeinsamen Problem der klaren Grenzziehung zwischen
dem, was noch als gesund, und dem, was schon als krank zu bezeichnen
ist. Sie orientieren sich an unterschiedlichen Gesundheitsnormen. Die
jeweiligen Definitionen haben einen Einfluss darauf, welche Mittel als
angemessen und notwendig für die Wiederherstellung, für den
Erhalt und die Förderung von Gesundheit angesehen werden. Zudem
entscheiden sie darüber, welche Einflussmöglichkeiten und
Verantwortlichkeiten für die Krankheitsentstehung und Heilung einer
Person zugeschrieben werden können oder sollen (vgl. Bengel; Strittmatter;
Willmann 20027, S. 15).
Bereits die Wortstämme von Gesundheit und Krankheit geben entscheidende
Hinweise zu möglichen Definitionsansätzen. Das deutsche Wort
gesund kommt etymologisch vom germanischen „swend(i)a“ bzw.
„(ga)sundia“, was so viel bedeutet wie stark, kräftig
und geschwind (vgl. Haug 1991, S. 21). Das englische Wort „health“
(altenglisch: „hale“) hat ebenso wie das deutsche Wort „heil“
den Bedeutungsgehalt von ganz. Ein interessanter Hinweis der Alltagssprache
scheint auch, dass im Englischen der Gegenpol zu Krankheit („dis-ease“)
durch den Begriff „ease“ markiert wird, was sich annähernd
mit Sorglosigkeit, Leichtigkeit und Behaglichkeit übersetzen lässt
(vgl. Faltermaier 1994, S. 55).
Eine Idealnorm von Gesundheit bezeichnet einen Zustand von Vollkommenheit,
den zu erreichen wünschenswert oder wertvoll ist. Mit ihrer Definition
von Gesundheit als „Zustand eines vollkommenen körperlichen,
seelischen und sozialen Wohlbefindens und nicht nur die Abwesenheit
von Krankheit und Gebrechlichkeit“ (zitiert nach Faltermaier 1994,
S. 56) hat die World Health Organisation (WHO) 1948 eine Idealnorm gesetzt.
Allerdings wird diese Definition hinsichtlich ihrer Realitätsferne
kritisiert, da „absolute Zustände nicht zu erreichen sind“
(Bengel; Strittmatter; Willmann 20027, S. 15). Positiv zu bewerten ist
meiner Meinung nach, dass diese Definition den Menschen in seiner Ganzheit
anspricht, als Einheit von Körper und Psyche, aber auch als System,
das nach außen offen ist, und in Interaktion mit der Umwelt Gesundheit
schafft.
Die statistische Norm von Gesundheit wird durch Auftretenswahrscheinlichkeiten
einer Eigenschaft des Organismus bestimmt. Was auf die Mehrzahl der
Menschen zutrifft, wird als gesund definiert. Abweichungen von diesen
Durchschnittswerten sind dagegen als krank zu bezeichnen. Für die
Einordnung einer Person als krank oder gesund sind also die Bezugspopulation
(Referenzgruppe, zum Beispiel nach Alter und Geschlecht) und die festgelegten
Grenzwerte relevant (vgl. Bengel; Strittmatter; Willmann 20027, S. 15f.).
Als system-funktionalistische Norm orientiert sich Gesundheit daran,
ob eine Person in der Lage ist, die durch ihre sozialen Rollen gegebenen
Aufgaben zu erfüllen. So definiert der Soziologe Talcott Parsons
in den 1960ern Gesundheit als „Zustand optimaler Leistungsfähigkeit
eines Individuums für die Erfüllung der Rollen und Aufgaben,
für die es sozialisiert worden ist“ (Schiffer 2001, S. 39).
Krankheit wird in diesem Zusammenhang als Form abweichenden Verhaltens
verstanden, da die Unfähigkeit zur Rollenerfüllung das Fortbestehen
eines sozialen Systems gefährdet (vgl. Faltermaier 1994, S. 29).
Gesundheit als Leistung wird am unverblümtesten im Nationalsozialismus
propagiert. Gesundheit wird zur Pflicht an der „Volksgemeinschaft“,
Krankheit gilt als Verweigerung, und derjenige, dessen Arbeitskraft
sich nicht wiederherstellen lässt, wird als unwert ausgegliedert
(vgl. Schiffer 2001, S. 39).
Innerhalb des medizinischen Systems sind die Definitionen von Gesundheit
in der Regel Negativbestimmungen, das heißt Gesundheit wird als
Abwesenheit oder Freisein von Krankheiten beschrieben. Beim Vorhandensein
von Beschwerden oder Symptomen wird eine Person als krank eingestuft.
Dieses Begriffsverständnis der Experten, der Ärzte und Therapeuten
trifft auf die Vorstellungen von Gesundheit und Krankheit sogenannter
Laien, der Patienten. Diese rein biomedizinische Betrachtungsweise vernachlässigt
wichtige Dimensionen des Befindens, wie z.B. Lebenszufriedenheit und
Wohlbefinden. Personen mit physischen Schädigungen können
sich unter psychischen Gesichtspunkten als gesund bezeichnen, wenn sie
sich trotz der Erkrankung beispielsweise ihre Genuss- und Leistungsfähigkeit
erhalten können (vgl. Bengel; Strittmatter; Willmann 20027, S.
16). Gesundheit ist also kein eindeutig definierbares Konstrukt; sie
ist kaum fassbar und nur schwer zu beschreiben. Heute besteht in den
Sozialwissenschaften und der Medizin Einigkeit darüber, dass Gesundheit
mehrdimensional betrachtet werden muss. Neben körperlichem Wohlbefinden
(z.B. positives Körpergefühl, Fehlen von Beschwerden und Krankheitsanzeichen)
und psychischem Wohlbefinden (z.B. Freude, Glück, Lebenszufriedenheit)
gehören auch Leistungsfähigkeit, Selbstverwirklichung und
Sinnfindung dazu. Gesundheit hängt ab vom Vorhandensein, von der
Wahrnehmung und dem Umgang mit Belastungen, von Risiken und Gefährdungen
durch die soziale und ökologische Umwelt sowie vom Vorhandensein,
von der Wahrnehmung, Erschließung und Inanspruchnahme von Ressourcen.
Die sozialwissenschaftlichen Definitionsversuche des Phänomens
Gesundheit zeichnen sich dabei durch eine Komplexität aus, die
historisch betrachtet als Neu zu bezeichnen ist (vgl. Bengel; Strittmatter;
Willmann 20027, S. 15f.).
Im Zusammenhang mit dem Thema dieser Arbeit stelle ich im folgenden
eine entsprechende Konzeption von Gesundheit vor. Dabei schließe
ich mich Faltermaier (1994) an, der auf Basis der einschlägigen
Literatur einige Bestimmungsstücke von Gesundheit zusammengestellt
hat.
Gesundheit bedeutet demnach zunächst einen bestimmten körperlichen
und psychischen Zustand des Individuums, der vom Subjekt erlebbar ist.
Diese bestimmte Befindlichkeit (eine Art Wohlbefinden) impliziert eine
relative Freiheit von Beschwerden, Beeinträchtigungen und Krankheit.
Das Erleben von Gesundheit setzt in jedem Fall die Selbstwahrnehmung
und Selbstreflexion einer Person voraus. Gesundheit bedeutet somit ein
bestimmtes Verhältnis einer Person zu ihrem Körper und zu
ihrer Psyche und ist insofern Teil der Identität einer Person.
Gesundheit ist kein statischer Zustand, sondern in permanenter Veränderung,
ist also ein Prozess, der immer wieder hergestellt werden muss, da sich
das Individuum in der Auseinandersetzung mit seiner Umwelt ständig
verändert. Daher setzt Gesundheit ein transaktionales Verständnis
der Person-Umwelt-Interaktion voraus. Eine Person muss auf Anforderungen
ihrer sozialen und ökologischen Umwelt reagieren und wirkt umgekehrt
durch ihre Handlungen auf die Umgebung ein, gestaltet Beziehungen und
die materielle Umwelt. Dadurch verändern sich die Person und ihre
Umwelt. Systemtheoretisch betrachtet ist die Person ein offenes System,
das sich, wenn es gesund ist, in einem dynamischen Gleichgewicht befindet.
Die Bedeutung der Gesundheit liegt darin, dass sie Voraussetzung für
Lebensaktivitäten ist, auch dafür, sich im Leben zu verwirklichen:
sie stellt demnach ein gewisses Potential dar, Ressourcen zu besitzen
und mobilisieren zu können, um zu handeln. Gesundheit meint in
diesem Sinne Handlungsfähigkeit, die gleichzeitig Leistungs- und
Erlebnisfähigkeit umfasst. Was eine Person als ausreichendes Potential
versteht und dann für sich als Gesundheit definiert, hängt
von ihrer persönlichen Norm ab, die in vielfältiger Weise
von sozialen Normen beeinflusst wird. Obwohl Gesundheit also immer eine
Norm impliziert, muss ein Begriff von Gesundheit genügend offen
bleiben, um auch Wachstums- und Entwicklungsprozesse einer Person erfassen
zu können. Wenn Gesundheit immer im Wandel ist und immer wieder
hergestellt wird, dann bedeutet das lebensgeschichtlich einen Entwicklungsprozess
und in sozialer Hinsicht eine Sozialisation von Gesundheit. Gesundheit
ist zwar zunächst ein Phänomen, das sich am Individuum bemerkbar
macht, aber ohne den sozialen Kontext nicht verständlich ist. Wie
eine Person mit ihrer sozialen Umwelt interagiert und dabei ihr dynamisches
Gleichgewicht erhält ist ebenso wesentlich ein sozialer Prozess
wie die Entwicklung ihres Potentials und ihrer Ressourcen. Gesundheit
muss daher immer auch als soziale Kategorie verstanden werden (vgl.
Faltermaier 1994, S. 57f.).
2.1.2 Glück und Wohlbefinden
Das Streben nach Glück und Wohlbefinden ist ein zentrales Anliegen
des Menschen: „jeder Mensch möchte gern möglichst umfassend
und möglichst immer glücklich sein und sich wohlfühlen“
(Abele; Becker 1991, S. 9). Da beide Begriffe eng mit dem Begriff der
Gesundheit einer Person verbunden sind, schenke ich ihnen an dieser
Stelle Beachtung.
Glück ist ein „komplexes Gebilde aus verschiedensten Emotionen,
Einstellungen und Erfahrungen“ (Boeser; Schörner; Wolters
20022, S. 126). Das erschwert eine einheitliche wissenschaftliche Definition.
Grundsätzlich wird zwischen einem aktuellem und einem habituellem
Glückszustand unterschieden. Beispiele zur Komponente des aktuellen
Glückserleben sind aus emotions- und gesundheitspsychologischer
Sicht: Freude, sinnliche Erfahrungen und schöpferische Momente
(vgl. ebd.). Aus persönlichkeitspsychologischer Sicht wird Glück
als „ein harmonisches Zusammenwirken aller Gefühle einer
‚runden’ Persönlichkeit“ (ebd.) definiert. Damit
ist gemeint, dass sich eine Person im Gleichgewicht befindet oder gesund
ist. Nach meinem Begriff handelt es sich dabei um ein überdauerndes
Gefühl, und kann insofern auch als habituelles Glück bezeichnet
werden. Eine Möglichkeit diesen als „glückliche Befindlichkeit“
(ebd., S. 128) bezeichneten Zustand zu beeinflussen, ist „auf
seine Gesundheit [zu] achten“ (ebd.; Anpassung: E. K.).
Wohlbefinden wird in der Fachliteratur nicht einheitlich und häufig ohne Bemühung um definitorische Präzision verwendet. In diesem Zusammenhang schlagen Abele; Becker (1991) vor, zwischen habituellem und aktuellem Wohlbefinden zu unterscheiden. Diese Einteilung wird kombiniert mit psychischem und physischem Wohlbefinden, woraus sich die in Abb.1. dargestellte Struktur des Wohlbefindens ergibt. Es handelt sich dabei um eine im thematischen Zusammenhang verkürzte Form, deren wesentliche Elemente ich nachfolgend beschreibe.
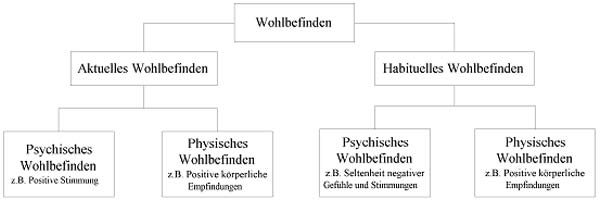
Abb.1.: Strukturmodell des Wohlbefindens (in verkürzter Form) nach Abele; Becker (1991, S. 14)
Abele; Becker (1991) definieren aktuelles Wohlbefinden als „Oberbegriff
zur Charakterisierung des momentanen Erlebens einer Person, der positiv
getönte Gefühle, Stimmungen und körperliche Empfindungen
sowie das Fehlen von Beschwerden umfasst“ (S. 13). Bei habituellem
Wohlbefinden handelt es sich um „Aussagen über das für
eine Person typische Wohlbefinden, d.h. um Urteile über aggregierte
emotionale Erfahrungen“ (ebd. S. 15). Durch den Begriff Urteile
soll zum Ausdruck gebracht werden, dass es sich dabei um ein Ergebnis
kognitiver Prozesse handelt (vgl. ebd.). Die Gesundheitsdefinition der
WHO beschreibt Gesundheit als einen Zustand des Wohlbefindens. Damit
lässt sich Gesundheit zu der Kategorie des habituellen Wohlbefindens
einordnen.
Psychisches Wohlbefinden ist unter anderem durch eine positive Stimmung
gekennzeichnet. In Verbindung mit einem niedrigen Erregungszustand wird
sie als Gelassenheit und als Entspannung (relaxation) bezeichnet (vgl.
Abele; Becker 1991, S. 30f.). Physisches Wohlbefinden ist unter anderem
durch positive körperliche Empfindungen gekennzeichnet, wie zB.
der „Entspanntheit“ (ebd., S. 73).
Anhand dieses Modells lassen sich meiner Meinung nach Entspannungsverfahren
dem Begriff der Gesundheit zuordnen. Entspannungsverfahren wirken sich
auf das psychische und körperliche Wohlbefinden bzw. die Gesundheit
einer Person aus. Dabei tragen sie sowohl zu einem momentanen wie auch
zu einem überdauernden Wohlbefinden der Person bei.
2.2 Gesundheit im Wandel der Zeit
Das Verständnis von Gesundheit und Krankheit unterliegt einem
ständigem Wandel. Es ist geprägt von kulturellen und historischen
Einflüssen, wie zum Beispiel Fortschritten in der Medizin, Umweltbelastungen
oder Veränderungen des Lebensraumes und der Lebensweise.
Bereits in der griechischen Antike beschäftigen sich Philosophen
wie Plato, Aristoteles und Hippokrates mit der Gesundheit und deren
Erhaltung. Gesundheit wird als das „höchste Gut“ (Haug
1991, S. 81) betrachtet. Exemplarisch beschreibe ich die Lehre von der
Diaita (Regelung zur Lebensordnung) als Teil bedeutender gesundheitspädagogischer
Werke und Fragmente (5./4.Jh. v.Chr.). Sie umfasst die gesamte Lebensweise
des Menschen mit Regeln zur gesunden Lebensführung und basiert
auf der Auffassung, jeder einzelne könne seine Gesundheit durch
entsprechende Lebensführung erhalten. Die praktischen Anleitungen
der sogenannten Diätik schließen alle Lebensbereiche ein
und geben sehr konkrete Anweisungen zu Ernährung, Bewegung, Entspannung
und Körperpflege. Insgesamt kann als Fundament dieser diätetischen
Ausführungen die Erziehung zur Selbstwahrnehmung und Selbstbeobachtung
hinsichtlich psychophysischer Veränderungen betrachtet werden.
Diese soll dem Einzelnen die Möglichkeit eröffnen, schon bei
geringfügigen Störungen rechtzeitig eingreifen zu können,
um den Schaden zu minimieren. Durch Selbstdisziplin, Selbstwahrnehmung
und Selbstbeobachtung wird der Mensch also fähig, sich seine Gesundheit
zu bewahren. Der Anschein von Aufgeklärtheit und Mündigkeit
wird jedoch relativiert, wenn man sich bewusst macht, dass dies ein
Privileg einer kleinen männlichen Oberschicht und nicht für
die breite Volksschicht gedacht war. Diese Ideen bilden dennoch die
Basis der heutigen Hygiene und Medizin und stellen eine bestimmende
Kraft für die Entwicklung europäischer Gesundheitsbildung
dar (vgl. Haug 1991, S. 60ff.).
Eine ganz andere Sichtweise dominiert in der christlichen Gesundheitsbildung
bis ins Mittelalter (ca. 6.-15.Jh.) hinein. Im Mittelpunkt steht hier
das Erreichen des Seelenheils im Jenseits. Gesundheit und Krankheit
werden „als göttliche Fügung verstanden, als Schicksal,
gegen das der Mensch wenig machen kann, außer gottgefällig
zu leben. Krankheit [wird] entsprechend als Strafe Gottes erlebt, als
Buße für ein sündhaftes Leben, als Mahnung zur Rückbesinnung
auf Gott“ (Faltermaier 1994, S. 69; Anpassung: E. K.). Man glaubt
nicht daran, Gesundheit bzw. Krankheit beeinflussen zu können,
da alles in „Gottes Hand“ liegt. Gesundheitsbildung beschränkt
sich deshalb, wie es in der Regula von Benedikt von Nursia (um 430)
heißt, darauf „den ohnehin schon zur Entfaltung drängenden
Seelenkräften den ‚rechten Weg’ [zu] eröffnen“
(zitiert nach Haug 1991, S. 96; Anpassung: E. K.). Oder wie es Meister
Eckhart (1260-1327) als „die vornehmste Aufgabe“ ansieht,
die „Rückwendung der Seele zu Gott“ zu fördern,
„damit der Mensch wieder zu einem Bild Gottes werde“ (ebd.,
S. 96). Die Bedeutung der körperlichen Gesundheit tritt also zugunsten
des Strebens nach dem Seelenheil in den Hintergrund.
In diesem Zusammenhang sei erwähnt, dass die Geschichte der abendländischen
Kultur auch „eine Geschichte der Leibfeindlichkeit“ darstellt,
wobei insbesondere christliche Theoretiker predigen, dass die „Erlösung
der Seele [...] nur für den zu erreichen [sei], der seinen Leib
missachte“ (Kriegisch; Zittlau 19972, S. 182; Anpassung: E. K.).
Der Körper einer Person mit seinen Bedürfnissen gilt als völlig
unabhängig von deren Psyche.
Im Zeitalter der Aufklärung (17./18.Jh.) vollzieht sich eine Ablösung
vom religiösen Weltbild und der Ständeordnung. Sie wird ausgelöst
durch Fortschritte in den Naturwissenschaften und der Astronomie sowie
durch aufklärerische Gedanken. Die objektive Ordnung, die noch
bei dem Arzt, Naturphilosophen und Forscher Paracelsus (1493-1541) und
bei Comenius (1592-1670) vorzufinden ist, weicht endgültig der
subjektiven Ordnung des Individuums. „Es ist nicht mehr Gott,
der Schöpfer, sondern das Individuum, das die Dinge in seiner Umgebung
subjektiv ordnet“ (Haug 1991, S. 111). Gedanken wie beispielsweise
von John Locke (1632-1704), der menschliche Geist sei von Geburt an
eine „tabula rasa“ (leere Tafel), oder Kant (1724-1804),
der Mensch könne sich aus „seiner selbst verschuldeten Unmündigkeit“
befreien, stärken den Glauben an die Vernunft und die Allmacht
der Erziehung. Damit nehmen sie aber auch das Volk selbst in die Verantwortung.
Darüber hinaus hat Rousseaus Erziehungsroman „Emile“
(1762) weit über seine Epoche hinaus großen Einfluss.
„Sein Glaubensbekenntnis für die Natur’ und gegen
die Unnatur’, die Kultur, gibt all denjenigen Kraft und Auftrieb,
die auch Gesundheit als Folge und Konsequenz, natürlicher Erziehung
und Entwicklung’ betrachten“ (Haug 1991, S. 115).
Dieser Perspektivenwechsel hat entscheidenden Einfluss auf das allgemeine
Gesundheitsverständnis. Gesundheit und Gesundheitsbildung wird
zur Gemeinschaftsaufgabe der Gesellschaft erhoben. Die aus der Antike
stammende Diätik wird von aufklärerischen Ärzten wie
Hufeland, Tissot oder Triller wieder aufgegriffen und ein grundlegendes
Gesundheitsprogramm erstellt (vgl. Faltermaier 1994). Osterhausen formuliert
es in seinem zweibändigen Werk „Über medicinische Aufklärung“
(1798) wie folgt: „medicinische Aufklärung’ ist nichts
anderes als der Ausgang eines Menschen aus seiner Unmündigkeit
in Sachen, welche sein physisches Wohl betreffen’, sie ist die
Verdrängung des Aberglaubens und der Vorurtheile in medicinischen
Dingen und in Sachen, welche auf die Gesundheit des Menschen Einfluß
haben’“ (zitiert nach Haug, 1991, S. 117). Adressat ist
eine breite Bürgerschicht, die zu einer bewussteren Lebensführung
und Mäßigung zum Beispiel bezüglich der Ernährung,
Bekleidung, oder Konsum von Kaffee, Tabak und Alkohol, ermahnt wird.
Der emanzipierte und mündige Bürger ist für seine Gesundheit,
zuzüglich der „richtigen Benutzung der Ärzte“
(Faltermaier 1994, S. 71), selbst verantwortlich.
Mit Einsetzen der Industrialisierung (Mitte 19.Jh.) und ihren sozialen
und wirtschaftlichen Folgen vollzieht sich ein neuerlicher Wandel. „Die
Entdeckung der Zelle und der Mikroorganismen, als die damals bekannten
kleinsten Grundbestandteile des Lebens, führen zu einer Revolutionierung
des Gesundheitsverständnisses:
Gesundheit und Krankheit werden mehr und mehr als technisch-mechanische
vom Individuum loslösbare Probleme betrachtet, die unter Anwendung
von physikalisch-chemischen Verfahren beinflußt werden können“
(Haug 1991, S. 127).
Aufgrund der Fortschritte in der experimentellen Forschung (z.B. Physiologie,
Chemie, Pathologie) tritt die medizinische Kontrolle durch Experten,
an Stelle der Selbstdiagnose, Selbstheilung und gesundheitlichen Selbstbestimmung
des Laien. „Der unmündige Patient (patiens - leiden, erdulden,
ertragen) ist geboren“ (ebd., S. 127). Aus dieser Entwicklung
heraus entsteht das biomedizinische Krankheitsmodell (s.2.4.2).
Vom gesundheitserzieherischen Blickwinkel aus gesehen führt dies
einerseits zu einer verstärkten Ausbildung naturwissenschaftlich
geschulter Spezialisten und andererseits zur Hygieneerziehung, die zum
Beispiel an den Schulen in der zweiten Hälfte des 19. Jahrhunderts
eingeführt wird (vgl. Haug 1991, S. 130f.). Dieser meistens im
Rahmen der Biologie abgehaltene Hygieneunterricht vermittelt „welche
biochemischen Einzelveränderungen im Körper vor sich gehen,
welche Stoffe die Organe bei ihrer Tätigkeit umsetzen, welche Bakterien
und Mikroorganismen bei den ‚Volksseuchen’ auftreten u.s.w.“
(ebd., S. 131). Gesundheitsbildung beschränkt sich somit weitgehend
auf medizinische Sachaufklärung und nicht mehr auf die Vermittlung
einer selbstverantwortlichen gesundheitsbewussten Lebensführung.
Parallel zu diesem Gesundheitsverständnis bilden sich auch alternative
Positionen heraus, die dem ganzen Menschen und seinem Verhältnis
zur Natur größere Bedeutung beimessen. Genannt seien hier
der Theologe Sebastian Kneipp (1821-1897) als bekanntester Vertreter
der Naturheilverfahren und die deutsche Jugendbewegung als Teil der
pädagogischen Reformbewegung zu Beginn des 20. Jahrhunderts. Sie
haben jedoch nur punktuellen Einfluss auf die Gesundheitsbildung bzw.
das Gesundheitsverständnis dieser Zeit, die gesamtgesellschaftlich
gesehen durch das biomedizinische Krankheitsmodell dominiert wird (vgl.
Haug 1991, S. 124ff.).
In der Zeit des Nationalsozialismus (1933-1945) wird die Gesundheitserziehung
bzw. -bildung für ideologische Zwecke missbraucht. Über das
pädagogische Mittel der Massenerziehung wird die individuelle Gesundheit
auf die Körperebene reduziert. Gesundheitspolitisches Ziel ist
vor allem durch sportliche „Ertüchtigung“ „gesunde
arische Soldaten“ und „gebärfreudige Mütter“
für die nahe Zukunft heranzuziehen. Die Ideologie der Reinheit
der „Herrenrasse“ dient als machtfaktisches Instrument und
zur Verfestigung des NS-Regimes. Für Behinderte und schwer chronisch
kranke Menschen ist in diesem System, das vom Auslese- und Zuchtgedanken
geprägt ist, kein Platz, weshalb viele in sogenannten „Euthanasieprogrammen“
von ihrem „unwerten Leben“ befreit werden (vgl. ebd., S.
151ff.). Dieses dunkle Kapitel der deutschen Geschichte wird als bedeutsam
angesehen, darf jedoch nicht verallgemeinernd für die Entwicklung
des Gesundheitsverständnisses und der Gesundheitserziehung herangezogen
werden, sondern muss vor dem Hintergrund eines diktatorisch-ideologischen
Regimes getrennt betrachtet werden.
Nach dem zweiten Weltkrieg wird an die Entwicklungen vor 1933 anknüpft. Das medizinische Krankheitsmodell steht erneut hoch im Kurs. Die Schreckgespenster der vorangegangenen Jahrhunderte, wie Pest, Pocken, Cholera, Gelbfieber und Typhus werden in den Industrieländern weitgehend ausgerottet. Dafür bestimmen nach und nach neue Krankheiten, sogenannte Zivilisationskrankheiten wie zum Beispiel Bluthochdruck, Schlafstörungen, Herzkrankheiten, Magengeschwüre, Depressionen und Krebs das Alltagsleben. Sie sind das Produkt einer materialistisch eingestellten Leistungs- und Konsumgesellschaft, meist ausgelöst durch Dauerstress und eine krankmachende Lebensweise. Somit sieht sich die kurative (heilende) Medizin immer mehr chronisch-degenerativen Krankheiten gegenüber, deren Symptome sie zwar behandeln, aber in ihren Ursachen nicht besiegen kann. Im Jahre 1948 stellt sich die WHO mit ihrer positiven Definition von Gesundheit, gegen das weiterhin dominierende Krankheitsmodell. Im Anschluss daran (etwa seit 1950) beschäftigt sich vor allem die nordamerikanische wissenschaftliche Literatur verstärkt mit dem Thema Gesundheitserziehung (health education) bzw. Gesundheitsförderung (health promotion), was aber ebenso wie die WHO-Definition keinen wesentlichen Einfluss auf die Vormachtstellung der kurativen Medizin hat. Erst 1978 leitet die Konferenz der WHO von Alma Ata mit dem „Primary Health Care Konzept“ eine erste Umorientierung in der Gesundheitspolitik ein. Dieses Konzept findet später in der Ottawa-Charta von 1986 und dem „Health Promotion Ansatz“ seine Fortsetzung (vgl. Faltermaier, 1994, S. 58ff.).
2.3 Gesundheit – ein aktuelles Thema
Der Wandel im Denken über Gesundheit und Krankheit, der sich unter
den Experten erst abzeichnet, hinkt den Veränderungen des Gesundheitsbewusstseins
von Laien bereits hinterher. Das Wissen des Laien über Gesundheit
und ihre Risikofaktoren sowie der Stellenwert der Gesundheit ist in
der Gesellschaft enorm gestiegen. „Die aktuelle Karriere des Gesundheitsbegriffs
verweist darauf, daß das Gesundheitsmotiv heute ein relevantes
gesellschaftliches Problem geworden ist und ernst genommen wird. Die
Menschen kümmern sich heute mehr um ihre Gesundheit und ihren Körper
und überlassen sie nicht mehr ausschließlich den ärztlichen
Experten“ (Faltermaier 1994, S. 12). Ein Beispiel dafür ist
das starke Aufkommen von Selbsthilfegruppen, die nach dem 2. Weltkrieg
in Deutschland entstehen und seit 1970 bis heute ungebrochen boomen.
Ein weiteres Beispiel ist die Renaissance alternativer Heilmethoden
(z.B. Akupunktur) und die verstärkte Inanspruchnahme traditioneller
Naturheilkräuter.
Nach Faltermaier (1994) spricht außerdem einiges dafür, dass
sich „gegenwärtig [...] ein tiefgreifender Wandel in der
Konzeption des Körpers vollzieht: Die funktionalistische Vorstellung
vom Körper als Instrument und als Voraussetzung der eigenen Leistungsfähigkeit,
der nicht wahrgenommen wird, solange er ‚störungsfrei läuft’
[...], wird überlagert und teilweise abgelöst von einem bewussteren
Verständnis vom und Verhältnis zum Körper“ (S.
12; Auslassungen: E. K.).
Daneben hat die freie Marktwirtschaft diesen Trend zu mehr Selbstbestimmung
und Körperbewusstsein schnell erkannt. In der Bundesrepublik wird
mit Gesundheit geworben, der „Körper-Kult“ (Faltermaier
1994, S. 12), als übersteigerte Form dieses neuen Körperbewusstseins
wird geschürt. Zahlreiche Zeitschriften, die sich mit entsprechenden
Themen auseinandersetzen (beispielsweise „Fit For Fun“ oder
„Men’s Health“) sind ein deutlicher Beleg dafür.
Der freie Markt macht große Gewinne, zum Beispiel mit „biologisch
wertvollen“ Lebensmitteln, mit Fitness- bis hin zu Selbsterfahrungskursen
und besonders mit einem facettenreichen Freizeitsportangebot.
Der Kölner Wirtschaftswissenschaftler und Experte für Informationstechnologie
Leo Nefiodow prophezeit, dass Gesundheit, verstanden als ein „Streben
nach einer ganzheitlich verstandenen Gesundheit“ (Schwab 1997,
S. 29), die entscheidende Wachstumsbranche des 21. Jahrhunderts, sein
wird. Die von Dauerkrisen geplagten Gesellschaften des Westens müssten
gleichsam an Leib und Seele gesunden: nicht nur wirtschaftlich, sondern
auch sozial. Dies schaffe einen ganz neuen Aspekt von Gesundheit. Das
Geschäft mit der Gesundheit lasse sich somit als Motor der Weltwirtschaft
in diesem Jahrhundert verstehen, womit Heilung selbst zu einer ökonomischen
Macht werden würde. Komplexe Beziehungsfelder (soziale, gesundheitliche
und psychische) rückten in den Vordergrund. Während in der
Industriegesellschaft vor allem materielle Produkte nachgefragt wurden,
gehe es jetzt im wesentlichen um immaterielle Güter wie z.B. Dienstleistungen,
Pflege und Betreuung. Erstmals in der Geschichte scheinen Wirtschaftswachstum
und Strukturwandel nicht mehr primär von Rohstoffen, Maschinen
und deren Anwendungen abhängig, sondern von „Fortschritten
im Menschlichen“ (ebd.). Solche Fortschritte bedeuteten unter
anderem die „Sicherung einer guten psychosomatischen Gesundheit
oder eine bessere Wechselwirkung zwischen Körper, Seele und Geist“
(Schwab 1997, S. 30). Ob der Wirtschafts-Visionär tatsächlich
als einer der „angesehensten Vordenker der Informationsgesellschaft“
(ebd., S. 30) gelten kann, wird die Zeit beweisen. Eine „Megabranche
Gesundheit“ (ebd. S. 21) als Motor der Weltwirtschaft wäre
aber nicht nur der Ökonomie hochwillkommen, sie würde zudem
jedem einzelnen in diesem Jahrtausend gut tun. Für Nefiodow lassen
sich durch eine Verbesserung der psychosozialen Gesundheit nicht nur
destruktive und produktionshinderliche Verhaltensweisen vermeiden, sondern
auch kreative und produktive Potentiale des Menschen mobilisieren. Und
tatsächlich klingt sein Argument plausibel, dass durch eine „bessere
Beherrschung psychischer Phänomene“ riesige Einsparungen
erreicht und jene Ressourcen freigesetzt werden könnten, die zur
Erschließung neuer Märkte notwendig wären. Mit nur 5%
weniger „psychosoziale Destruktivität“ (ebd. 29), beispielsweise
in Form von psychischen Störungen, Gewalttätigkeit oder Drogen
könnten mehrere hundert Milliarden US-Dollar eingespart werden
und einen Konjunkturschub auslösen, der Millionen neue Arbeitsplätze
schaffen würde. Nach Erhebungen der Weltgesundheitsorganisation
gilt nämlich gegenwärtig bereits jeder siebte US-Amerikaner,
wahrscheinlich jeder siebte Bürger der Welt als psychisch krank
(vgl. Schwab 1997, S. 29f.). Im „Megamarkt Gesundheit“ haben
alle entwickelten Nationen eine Chance. Sehr günstig sind die Ausgangsbedingungen
aber für Europäer: in allen gesundheitsorientierten Branchen
ist die europäische Wirtschaft führend, die Nachfrage liegt
auf hohem Niveau und es besteht eine moderne und ausbaufähige Gesundheitsinfrastruktur
(vgl. Schwab 1997, S. 21ff.).
Ein weiterer aktueller Trend die Gesundheit betreffend, fällt unter
das Stichwort Wellness , von Tenzer (2003) auch als das „Widerstandsprogramm
gegen den Alltagsstress“ (S. 20) bezeichnet. Es sei ein „geeignetes
Mittel um sich körperlich und seelisch widerstandsfähiger“
(ebd., S. 20) zu machen. Der Begriff Wellness ist viel älter, als
angesichts des Booms in diesem Bereich zu vermuten ist: „er taucht
schon 1654 in einem englischen Lexikon auf und meint dort so viel wie
Wohlbefinden und gute Gesundheit“ (ebd.). Populär wird der
Ausdruck in den 50er Jahren des 20. Jahrhunderts durch den Arzt Halbert
L. Dunn, der ihn zum Schlagwort einer neuen Gesundheitsbewegung macht.
Er bezeichnet seine Gesundheitsphilosophie als „High Level Wellness“
(Tenzer 2003, S. 22) und meint damit einen eigenverantwortlichen Lebensstil,
der die Gesundheit optimal fördern soll. Der Wellnessbegriff schlägt
seit 1970 in Deutschland Wurzeln. Laut einer repräsentativen Befragung
von Frauen, kennen gegenwärtig 82% den Begriff (vgl. Tenzer 2003,
S. 22). Dies ist nicht weiter verwunderlich, da Wellness ein Modethema
für Frauenzeitschriften und Werbestrategien ist. Die Umsätze
in dieser Branche steigen, da Wellnessangebote, wie z.B. der Yoga, verstärkt
wahrgenommen werden.
„Der moderne Kopfmensch besinnt sich nun auf dieses alte Wissen,
denn er hat Nachholbedarf. Sein verspannter Muskelapparat erinnert ihn
täglich daran, dass ihm Bewegung fehlt, Stress nagt an den Nerven,
Fehlhaltungen schmerzen, Speckröllchen wachsen. Wellness ist gefragt,
weil vielen Menschen Körpergefühl und Sinnlichkeit abhanden
gekommen sind“ (ebd., S. 20). Wellness steht laut einer Studie
der Heidelberger Gesellschaft für Innovative Marktforschung unter
anderem für Entspannung und Stressbewältigung und kommt der
Sehnsucht nach einer Balance von Körper, Geist und Seele entgegen.
Dabei gehe es um „Ziele wie Stressverarbeitung, erlebte Selbstwirksamkeit,
Vitalität, Genussfähigkeit sowie ein positives Selbstkonzept“
(vgl. Tenzer 2003, S. 22). Es ist außerdem ein Mittel für
das Selbstmanagement, da Wellness gleichzeitig „als Therapieersatz
Kraft, Lebensfreude, ein gutes Körpergefühl, sinnstiftend
und identitätsfördernd“ (ebd.) sei. Es handelt sich
um „eine aktive selbstverantwortliche Gesundheitsvorsorge, die
Ressourcen für ein erfolgreiches und erfülltes Leben sicherstellt“
(ebd.). In diesem Sinn soll Wellness neben Entspannung auch die Leistungsfähigkeit
fördern. Auch in diesem Bereich zeichnet sich laut Tenzer (2003)
ein „Megatrend“ (S. 23) ab, der viele Bereiche der Wirtschaft
zurücklässt. Der Soziologe Matthias Horx, bringt damit vor
allem drei große gesamtgesellschaftliche Trends in Verbindung:
die Individualisierung, die Notwendigkeit einer eigenverantwortlichen
Gesundheitsvorsorge und moderne Arbeitsformen. Das Individuum sei gefordert,
sich seelisch und körperlich fit zu halten: „wenn es [...]
viel leistet, soll es sich [...] aktiv und eigenverantwortlich um seine
Regeneration kümmern“ (ebd.; Auslassungen: E. K.). Damit
sichert Wellness die persönlichen Ressourcen und somit auch die
Zukunftsfähigkeit und bedeutet letztlich „Pflege des immer
wichtiger werdenden Humankapitals“ (ebd.). Demnach bildet Wellness
und damit auch Entspannungsverfahren sowohl psychisches als auch physisches
Kapital, was nach Tenzer vergleichbar mit dem „lebenslangen Lernen“
ist (ebd.).
Zusammenfassend kann man sagen, dass sich die Verantwortung für
Gesundheit von der rein medizinischen Versorgung durch gesamtgesellschaftliche
und politische Aspekte erweitert und sich das selbstbestimmte Gesundheitshandeln
einer Person gestärkt hat. Damit hängt allerdings auch ein
gesunkenes Vertrauen in die Ärzteschaft zusammen, was zur Folge
haben kann, dass der Arztbesuch im Krankheitsfall zu lange hinausgezögert
und so die Krankheit erst dann zu einem ernsten Gesundheitsrisiko wird.
Die „Gefahr einer Individualisierung der Verantwortung“
(Faltermaier 1994, S. 72) sollte ebenfalls nicht unterschätzt werden.
Auch die angesprochene freie Marktwirtschaft bringt Probleme für
den Einzelnen mit sich. Sie läuft Gefahr, Gesundheit zur „Ware“
verkommen zu lassen. Denn durch Überangebote und Halbwahrheiten
werden Orientierungsprobleme geschaffen, die zu unbewusst gesundheitsschädigendem
Handeln führen können. So stellt beispielsweise die „Freizeitindustrie“
(Hurrelmann 1990, S. 176) unzählige Angebote für eine Person
bereit. Damit kann Freizeitspaß leicht zu krankmachendem Freizeitstress
umschlagen. Außerdem wird z.B. mit einer entspannenden Wirkung
von Alkoholtrinken oder Zigarettenrauchen geworben. Beides ist erwiesenermaßen
gesundheitsschädlich (vgl. Corazza et al. 2001) und versetzt den
Körper in einen Stresszustand, selbst wenn sich eine Person dabei
entspannt fühlt. In diesem Sinne bieten sich meiner Meinung nach
Entspannungsverfahren, richtig und kontrolliert angewendet, als eine
sinnvolle und zugleich angenehme Freizeitbeschäftigung an, und
stellen gleichzeitig eine gesundheitserhaltende Maßnahme dar.
2.4 Das Modell der Salutogenese-eine Theorie der Gesundheit
Das Thema Salutogenese hat in jüngerer Zeit in den Sozialwissenschaften
und in der Medizin, vor allem in den Bereichen Prävention und Gesundheitsförderung,
viel Aufmerksamkeit erfahren. Der israelisch-amerikanische Medizinsoziologe
Aaron Antonovsky (1923-1994) hat dieses Konzept in die gesundheitswissenschaftliche
und gesundheitspolitische Diskussion eingebracht. Er kritisiert eine
rein pathologisch-kurative Betrachtungsweise und stellt ihr eine salutogenetische
Perspektive gegenüber. Die Frage, warum Menschen gesund bleiben,
soll Vorrang vor der Frage nach den Ursachen von Krankheiten und Risikofaktoren
bekommen. Dementsprechend fragt die salutogenetische Perspektive primär
nach den Bedingungen von Gesundheit und nach den Faktoren, welche die
Gesundheit schützen und zur Unverletzlichkeit beitragen. Die Frage
nach den Wirkfaktoren für die Erhaltung von Gesundheit steht dabei
im Mittelpunkt. Teilweise ist bereits die Rede von einem Paradigmenwechsel:
„von einem krankheitszentrierten Modell der Pathogenese hin zu
einem gesundheitsbezogenen, ressourcenorientierten und präventiv
ansetzenden Modell der Salutogenese“ (Bengel; Strittmatter; Willmann
20017, S. 9).
Bevor ich das Konzept der Salutogenese näher darstelle, beschreibe
ich zunächst dessen Entstehungshintergrund und Kontext. Das Modell
der Salutogenese und Antonvskys Thesen sind nur zu verstehen, wenn man
sie vor dem Hintergrund der Entwicklungen und Strömungen in der
Gesundheitsversorgung und in den Gesundheitswissenschaften der letzten
fünfzig Jahre interpretiert. Dazu beschreibe ich folgende parallel
verlaufende Entwicklungen: die Kritik am System der Gesundheitsversorgung,
die Entwicklung eines biopsychosozialen Krankheitsmodells und die Veränderungen
in der Prävention und der Gesundheitsförderung.
2.4.1 Kritik am System der Gesundheitsversorgung
Das System der Gesundheitsversorgung bzw. Krankenbehandlung in der Bundesrepublik Deutschland ist geprägt durch ein Handeln und Denken, das häufig als pathogenetische Betrachtungsweise (vgl. Bengel; Strittmatter; Willmann 20027, S. 14) gekennzeichnet wird: im Mittelpunkt stehen die Beschwerden, Symptome oder Schmerzen des Patienten. Alle Anstrengungen des medizinischen Systems, der Ärzte und Therapeuten, richten sich auf die Diagnose und das möglichst schnelle Beseitigen der Symptome und Beschwerden. Die Erwartungen des Patienten an die Möglichkeiten des medizinischen Versorgungssystems sind hoch. In den vergangenen Jahrzehnten konnten wie bereits angesprochen beeindruckende Erfolge in Diagnostik und Therapie vieler Erkrankungen erzielt werden. Nichtsdestotrotz wird in den letzten Jahren zunehmend Kritik an der sogenannten Apparatmedizin und der primären Orientierung an Symptomen laut. Unter dem Eindruck einer immer stärkeren Technisierung der Medizin wird die Vernachlässigung der Person (also die Vernachlässigung der Ganzheitlichkeit) beklagt. Ferner sei unser gesundheitliches Versorgungssystem zu teuer, könne nicht angemessen auf die Zunahme chronischer Erkrankungen reagieren und würde sich nicht genügend mit ethischen Fragestellungen befassen. Gefordert wird eine „sprechende Medizin“ (Bengel; Strittmatter; Willmann 20027, S. 14), die sich nicht nur an der Krankheit und Behinderung orientiert und mit hohem technischen Aufwand diagnostiziert, sondern dem Gespräch zwischen Arzt und Patienten einen hohen Stellenwert gibt, die gesunden Anteile des Patienten wahrnimmt und fördert sowie psychosoziale Aspekte der Krankheitsanpassung und Heilung mit einbezieht.
2.4.2 Entwicklung eines biopsychosozialen Modells
Zu Beginn des 19. Jahrhunderts entwickelt sich unter dem Einfluss naturwissenschaftlichen Denkens ein Krankheitsverständnis, das als biomedizinisches Krankheitsmodell bezeichnet wird (s.2.2). Dieses Modell
geht davon aus, dass der menschliche Körper mit einer Maschine
vergleichbar ist, deren Funktionen und Funktionsstörungen verstanden
werden können, indem die Organsysteme und –strukturen sowie
die physiologischen Prozesse möglichst genau analysiert werden.
Krankheitssymptome (körperliche und psychische Beschwerden) werden
durch organische Defekte erklärt. Diese anatomischen oder physiologischen
Defekte bilden die eigentliche Krankheit. Für die Entstehung des
Defekts wird angenommen, dass es eine begrenzte Zahl von Ursachen gibt,
so zum Beispiel Bakterien und Viren. Entscheidend ist das Erkennen des
Defekts und die Suche nach Möglichkeiten, ihn zu beheben. Diese
Grundannahmen bestimmen den Umgang mit körperlichen Beschwerden.
Die Bestimmung, ob eine Person als krank bezeichnet werden kann, hängt
davon ab, ob anatomische oder physiologische Veränderungen festgestellt
werden können. Der kranke Mensch als Subjekt und Handelnder wird
weitgehend ausgeklammert. Er ist passives Objekt physikalischer Prozesse,
auf die seine psychische und soziale Wirkung keinen Einfluss haben (vgl.
Bengel; Strittmatter; Willmann 20027, S. 17). Medizinische Forschung,
die dem biomedizinischen Krankheitsmodell folgt, konzentriert sich auf
die Entdeckung bisher unbekannter Defekte und den Nachweis, dass diese
die Ursache für die Krankheit sind. Die medizinische Behandlung
zielt demnach darauf ab, den Defekt zu beheben (vgl. Faltermaier 1994,
S. 20ff.). Dieses Krankheitsverständnis hat in vielen Bereichen
zu großen medizinischen Fortschritten geführt, beispielsweise
bei der Bekämpfung von Infektionskrankheiten (s. 2.2).
Dem biomedizinischen Modell stellt der Sozialmediziner Engel Ende der
1970er ein erweitertes, biopsychosoziales Modell gegenüber, in
dem sowohl somatische als auch psychosoziale Faktoren zur Erklärung
von Krankheiten herangezogen werden. Sozialwissenschaftliche, psychologische
und psychosomatische Forschungsbefunde belegen, dass psychische und
soziale Faktoren bei der Entstehung und im Verlauf von Krankheiten von
Bedeutung sind. Auch das Erstellen einer Diagnose und die Behandlung
der Erkrankung werden davon beeinflusst. Beispielsweise werden bereits
die Wahrnehmung von Symptomen, das Schmerzerleben, die Inanspruchnahme
medizinischer Versorgung und das Befolgen von ärztlichen Anordnungen
entscheidend von psychischen und sozialen Faktoren beeinflusst (vgl.
Bengel, Strittmatter; Willmann 20027, S. 17).
Auch die psychobiologische Bewältigungs- und Stressforschung beginnt
zu fragen, welche protektiven Ressourcen der Organismus unter Belastungsbedingungen
beispielsweise über das Immunsystem aktivieren kann. Sie folgt
damit nicht mehr ausschließlich einem Vulnerabilitätskonzept
, das untersucht, wie psychische Belastungen über psychophysiologische
Prozesse pathogenetisch wirksam werden (vgl. ebd.). Heute sind in diesem
interdisziplinären gesundheitswissenschaftlichen Feld zahlreiche
Fächer aktiv, wie beispielsweise die Medizinische Psychologie,
die psychosomatische Medizin, die Gesundheitspsychologie, die Verhaltensmedizin
und die Psychoneuroimmunologie (vgl. Bengel; Strittmatter; Willmann
20027, S. 84).
Vulnerabilität ist definiert als „Verwundbarkeit“
bzw. „Verletzlichkeit“ (Wermke et al. 20017, S. 1040).
Psychoneuroimmunologie: Relativ junges Forschungsgebiet, welches Wissen
und Methodik der Psychologie und verschiedener medizinischen Teildisziplinen
integriert, um zu untersuchen, welche Wechselbeziehungen zwischen verschiedenen
Systemen des Körpers bestehen (vgl. Bengel; Strittmatter; Willmann
20027, S. 17f.).
Mit der Erweiterung des biomedizinischen Modells um psychische Bedingungsfaktoren ist jedoch nicht immer eine grundsätzliche Neuorientierung in der Auseinandersetzung mit Gesundheit verbunden. Oft orientieren sich die Formulierungen biopsychosozialer Modelle ebenfalls an einem Defizitmodell des Menschen. Deutlich wird diese Tendenz bei der gesundheitspolitischen Forderung nach präventiven Konzepten und Maßnahmen. Auf den ersten Blick erscheint dies als Neuorientierung und Distanzierung vom kurativen System. Bei näherer Betrachtung sind die pragmatischen Präventionskonzepte, die sich unter dem Begriff der Früherkennung und Gesundheitserziehung subsumieren lassen, geprägt von medizinischem Denken, auch wenn gerade bei letzteren psychologisches Wissen integriert ist. Trotz der vielfältigen Kritik und obwohl gerade bei den zunehmenden chronisch-degenerativen Erkrankungen (Verschleißerkrankungen) die Bedeutung von psychosozialen und kulturellen Faktoren nachgewiesen ist, bestimmt nach wie vor das biomedizinische Krankheitsmodell sowohl die heutige Schulmedizin als auch die Prävention.
2.4.3 Entwicklung der Prävention und Gesundheitsförderung
Wie bereits angesprochen, hat es in der gesamten Geschichte der Medizin
Anstrengungen gegeben, Krankheiten zu verhüten. Ganz besondere
Bedeutung für die gesellschaftliche Entwicklung haben Maßnahmen,
welche die hygienische Versorgung der Bevölkerung betreffen, sowie
Massenimpfungsprogramme, wie sie nach dem zweiten Weltkrieg eingeführt
werden (vgl. Bengel; Strittmatter; Willmann 20027, S. 18).
Im Mittelpunkt präventiver Anstrengungen steht gegenwärtig
vor allem die Vermeidung der bereits angesprochenen Zivilisationskrankheiten,
wie zum Beispiel Herz-Kreislauferkrankungen, Diabetes, Krebs, Rheuma,
Allergien, Magen-Darmerkrankungen, Erkrankungen des Bewegungsapparates
und psychische Störungen. Diese verlaufen meist chronisch und degenerativ
und häufen sich mit zunehmendem Alter (vgl. Faltermaier 1994, S.
17). Zivilisationskrankheiten sind solche Erkrankungen, die in industrialisierten
Staaten in großer Anzahl vorkommen. Es handelt sich dabei um körperliche,
geistige und seelische Schäden als Folge von unangemessener Nutzung
zivilisierter Errungenschaften und Schädigungen durch die Produktion
von Zivilisationsgüter. Der Brockhaus (20029) spricht bei Zivilisationskrankheiten
von Erkrankungen, „die durch zivilisatorische Einflüsse hervorgerufen
oder gefördert werden“ (Brockhaus, S. 1013). Bewegungsmangel,
einseitige Ernährung, Nikotin- und Alkoholmissbrauch, in weiterem
Sinne auch schädigende Umwelteinflüsse sind per Definition
mit Einflüssen der Zivilisation gemeint. Bezugnehmend auf das Thema
Entspannung gehe ich auf den Aspekt der Bewegung näher ein. Bewegungsmangel
entsteht beispielsweise, wenn eine Person eine vorwiegend sitzende Tätigkeit
ausübt. Hierzu zählen das Sitzen im Auto und Büro ebenso
wie das Sitzen am PC oder beim Fernsehen. Der Bewegungsapparat einer
Person setzt sich zusammen aus Muskeln, Bändern, Knorpeln und Knochen.
In Kombination eingesetzt, ergeben sie die Tätigkeit „sich
bewegen“. Diese geht einher mit Anspannung und Entspannung. Die
Verspannung der Muskulatur ist eine häufige Erscheinung der modernen
Zivilisation. Hiervon betroffen sind bevorzugt die Muskulatur von Nacken
und Schultern. Besonders häufig kommt es zu Verspannungen bei monotonen
Arbeitsprozessen, wie beispielsweise Fließbandarbeiten oder Computerarbeiten
(vgl. Corazza et al. 2001).
Durch die zunehmend technische und computergesteuerte Arbeitswelt wird
Bewegung im Berufsalltag immer seltener; andererseits aber fordern hochtechnische
Geräte erhöhte Aufmerksamkeit und erzeugen vermehrt Stresssituationen.
Zum Ausgleich einseitiger und mangelnder Bewegung bieten die Volkshochschulen
z.B. Yoga-Kurse an. Um Stress zu bewältigen, gibt es eine Reihe
von Entspannungsangeboten wie z.B. Progressive Muskelentspannung, Autogenes
Training und Yoga. Ein Entspannungsverfahren zu praktizieren stellt
demnach eine Möglichkeit dar, Bewegungsmangel vorzubeugen und/oder
zu beheben.
Basis für präventive Maßnahmen ist das Risikofaktorenmodell.
Dieses wird auf der Grundlage von Ergebnissen epidemiologischer Studien
und Statistiken von Lebensversicherungsgesellschaften in den 1950ern
entwickelt, bei der Erforschung der koronaren Herzerkrankung (vgl. Bengel;
Strittmatter; Willmann 20027, S. 18).
Demnach bestehen Zusammenhänge zwischen Risikofaktoren wie zum
Beispiel hohe Blutfettwerte, Tabakkonsum, Bluthochdruck, Übergewicht,
psychische Stressoren und dem Auftreten von koronaren Herzerkrankungen
(vor allem in Form von Herzinfarkten). Je mehr Risikofaktoren, insbesondere
bei Männern, vorliegen, um so höher ist die Wahrscheinlichkeit,
einen Herzinfarkt zu bekommen. Wie bei jedem statistischen (Wahrscheinlichkeits-)
Modell treffen solche Aussagen nur bei einem bestimmten Prozentsatz
der untersuchten Personen zu. Demzufolge können aus dem Zusammentreffen
(Korrelation) von Risikofaktoren und Erkrankung keine ursächlichen,
kausalen Interpretationen oder Vorhersagen über die Morbidität
bzw. Mortalität einzelner abgeleitet werden. Die Wirkung der Risikofaktoren
ist für die einzelne Person nicht zwangsläufig; es kann nur
eine erhöhte Erkrankungswahrscheinlichkeit angenommen werden. Einige
Forschungsergebnisse zum Stellenwert verschiedener Risikofaktoren und
deren Wechselwirkungen sowie der Festlegung von kritischen Werten (ab
wann ist ein Risikofaktor gefährlich?) und Einwirkungszeiten (wie
lange muss ein Risikofaktor bestehen?) sind widersprüchlich. Da
Risikofaktoren als beginnende Krankheit aufgefasst werden, konzentriert
sich die Prävention auf die Vermeidung von Risikofaktoren und auf
individuelle Verhaltensänderungen. Bisher sind im Risikofaktorenmodell
überwiegend sogenannte verhaltensgebundene Risikofaktoren (wie
zum Beispiel Rauchen, Übergewicht, Bluthochdruck) enthalten, während
die kontext- und verhältnisbezogenen Risikofaktoren (zum Beispiel
chronische Arbeitsbelastung, Umwelteinflüsse) noch vernachlässigt
werden. Nicht zuletzt aus diesem Grund setzt man in der Umsetzung des
Modells vor allem auf individuelle Verhaltensänderungen.
Spätestens seit der WHO-Konferenz von Alma Ata (s.2.2) und der Proklamation „Gesundheit für alle bis zum Jahr 2000“ wird eine Ergänzung des biomedizinischen Risikofaktorenmodells und den mit diesem Modell verbundenen Implikationen als wichtig erachtet. Mit der Ottawa-Charta stellt die WHO 1986 das Programm zur Gesundheitsförderung (Health Promotion) vor. Dort heißt es:
Gesundheitsförderung zielt auf einen Prozeß, allen Menschen ein höheres Maß an Selbstbestimmung über ihre Lebensumstände und Umwelt zu ermöglichen und sie damit zur Stärkung ihrer Gesundheit zu befähigen. [...] Gesundheit wird von Menschen in ihrer alltäglichen Umwelt geschaffen und gelebt: dort, wo sie spielen, lernen, arbeiten und lieben. Gesundheit entsteht dadurch, daß man sich um sich selbst und für andere sorgt, daß man in die Lage versetzt ist, selber Entscheidungen zu fällen und eine Kontrolle über die eigenen Lebensumstände auszuüben sowie dadurch, daß die Gesellschaft in der man lebt, Bedingungen herstellt, die allen ihren Bürgern Gesundheit ermöglichen (zitiert nach Keupp 1997, S. 45; Auslassung: E. K.).
Die Gesundheitsförderung als ein sozial-ökologisches Gesundheits-
und Präventionsmodell betrachtet Gesundheit nicht als Ziel, sondern
als Mittel, um Individuen zu befähigen, individuelles und gesellschaftliches
Leben positiv zu gestalten. Präventive Maßnahmen werden somit
nicht durch das professionelle System verordnet. Sie zielen auf die
aktive und selbstverantwortliche Beteiligung einer Person an der Herstellung
gesundheitsfördernder Bedingungen und auf den Dialog und die Interaktion
zwischen Laien und Professionellen (vgl. Bengel; Strittmatter; Willmann
20027, S. 19).
Mit dieser Zielsetzung zeigt die Gesundheitsförderung große
Nähe zum Empowerment-Ansatz, der aus der amerikanischen Gemeindepsychologie
stammt. Handlungsziel der Empowerment-Praxis ist nach (Herriger 1997)
„Menschen vielfältige Vorräte von Ressourcen für
ein gelingendes Lebensmanagement zur Verfügung zu stellen, auf
die diese ‚bei Bedarf’ zurückgreifen können, um
Lebensstärke und Kompetenz zur Selbstgestaltung der Lebenswelt
zu gewinnen“ (S. 15) sowie „Menschen zur Entdeckung ihrer
eigenen (vielfach verschütteten) Stärken zu ermutigen, ihre
Fähigkeiten zu Selbstbestimmung und Selbstveränderung zu stärken“
(S. 7). Empowerment meint also den Prozess, innerhalb dessen Kompetenzen,
Eigenverantwortlichkeit und Selbsthilfefähigkeit von Personen oder
Gruppen gestärkt werden (vgl. Keupp 1997, S. 45f.). Damit ist Gesundheitsförderung
auch eine politische und gesellschaftsverändernde Aufgabe, was
die praktische Umsetzung nicht gerade vereinfacht (vgl. Bengel; Strittmatter;
Willmann 20027, S. 19).
Der Ansatz der Gesundheitsförderung greift die Entwicklungen im
Gesundheits- und Krankheitsverständnis auf (s.2.2). Er legt einen
komplexen mehrdimensionalen Gesundheitsbegriff zugrunde und baut auf
einem biopsychosozialen Krankheitsmodell auf.
2.4.4 Das Konzept der Salutogenese
Antonovsky war in der Stressforschung tätig und entwickelte schrittweise
im Laufe seines beruflichen Werdegangs ein Modell, welches Gesundheit
und Krankheit aus einem völlig anderen Blickwinkel betrachtet als
das medizinische Krankheitsmodell. Damit eröffnet er neue Perspektiven
und Problemstellungen für die Gesundheitsforschung und -praxis
(vgl. Faltermaier 1994, S. 43ff.).
Aufgrund von epidemiologischen Daten über die Morbidität aller
Erkrankungsarten in den USA kommt er Anfang der 1980er zu dem Schluss,
dass „Krankheiten nicht etwa Ausnahme sind, sondern sich zu jedem
Zeitpunkt mindestens ein Drittel der Bevölkerung (wahrscheinlich
sogar die Mehrheit) im Zustand irgendeiner Krankheit befindet. Krankheit
als „Abweichung ist also eher „normal“; Gesundheit
als die Norm ist gar nicht so verbreitet“ (Faltermaier, 1994,
S. 44).
Mit dem Modell der Salutogenese will Antonovsky eine Antwort auf die
für ihn zentrale und leitende Fragestellung geben, nämlich
was den Menschen trotz vieler potentiell gesundheitsgefährdender
Einflüsse gesund erhält.
Der Begriff der Salutogenese ist ein Neologismus (sprachliche Neubildung),
den Antonovsky als Gegenbegriff zur bisher dominierenden Pathogenese
des biomedizinischen Ansatzes und des derzeitigen Krankheitsmodells,
aber auch des Risikofaktorenmodells setzt (vgl. Bengel; Strittmatter;
Willmann 20027, S. 24; Faltermaier 1994, S. 45). Dabei geht er von einem
Postulat aus, das einer philosophischen Grundposition gleichkommt: Leben
bedeutet nicht im Gleichgewicht, sondern im Ungleichgewicht zu sein.
Das Grundprinzip menschlicher Existenz ist demnach nicht Heterostase
sondern Homöostase , das heißt Leiden und Tod sind ebenso
wie Glück und Wohlbefinden Bestandteil menschlichen Lebens. Die
ausschlaggebende Frage ist wie das System erhalten wird (vgl. Faltermaier
1994, S. 45).
Er formuliert mit dem Modell der Salutogenese eine „Theorie der
Gesundheit“ (Faltermaier 1994, S. 48). Diese ist in Abb.2. schematisch
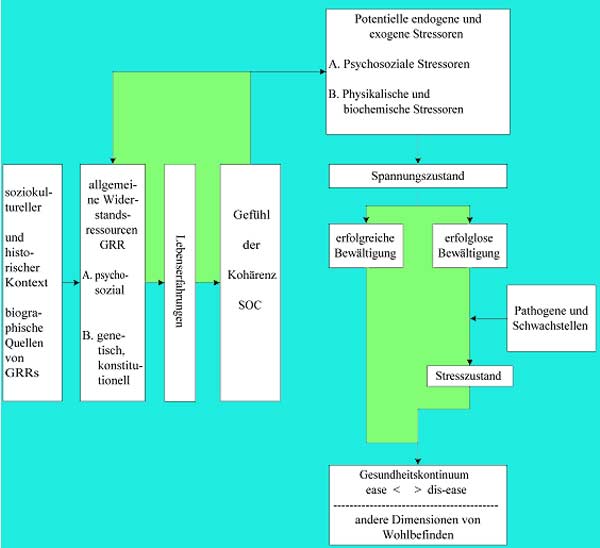
dargestellt und nachfolgend in ihren wesentlichen Zügen beschrieben.
Abb.2.: Das Modell der Salutogenese (in vereinfachter Form) nach Antonovsky (1997, S. 200f.)
Das Modell von Antonovsky steht in der Tradition der Stress- und Bewältigungsforschung.
Die Gefährdung der Gesundheit geht nach diesem Ansatz vom schädigenden
Einfluss von Stressoren verschiedenster Art aus. Insofern spielen Stressoren
nach Faltermaier (1994) „in diesem Modell eine zentrale Rolle,
da sie sich bei einer Vielzahl von Krankheiten als Risikofaktoren erwiesen
haben“ (S. 12). Im Gegensatz zu anderen Stressforschern geht Antonovsky
davon aus, dass Stressoren allgegenwärtig sind und deren Wirkung
nicht zwangsläufig gesundheitsschädigend sein muss. Er schlägt
vor, zwischen Spannung und Stress zu unterscheiden. Die erste Reaktion
ist seiner Meinung nach physiologische Spannung (psychophysische Aktivierung)
und darauf zurückzuführen, dass Personen nicht wissen, wie
sie in einer Situation reagieren sollen. Antonovsky definiert Stressoren
als „eine von innen oder außen kommende Anforderung an den
Organismus, die sein Gleichgewicht stört und die zur Wiederherstellung
des Gleichgewichtes eine nicht-automatische und nicht unmittelbar verfügbare,
energieverbrauchende Handlung erfordert“ (Bengel; Strittmatter;
Willmann 20027, S. 32f.).
Antonovsky unterscheidet physikalische (z.B. Kälte, Lärm,
Wetterkatastrophen), biochemische (z.B. Bakterien, Viren, Parasiten,
Gifte und Schadstoffe) und psychosoziale (z.B. kritischen Lebensereignisse
und -erfahrungen) Stressoren.
Ob daraus Stress und im weiteren Verlauf gesundheitsschädigende
Prozesse entstehen, ist von den Bewertungs- und Bewältigungsreaktionen
des Individuums abhängig (vgl. Bengel; Strittmatter; Willmann 20027,
S. 85; s.3.3.1). Werden Stressoren und Spannungen erfolgreich bewältigt,
bewegt sich eine Person auf dem Gesundheitskontinuum eher in die positive
Richtung. Gelingt das nicht, dann reagiert der Organismus mit einem
Stresszustand, der in Interaktion mit anderen Pathogenen und möglichen
Schwachstellen des Organismus eine Bewegung in die entgegengesetzte
Richtung des Gesundheitskontinuums bewirkt (vgl. Faltermaier 1994, S.
50).
Generell gilt, dass der menschliche Organismus als System permanent
(natürlichen) Einflüssen und Prozessen ausgesetzt ist, die
eine Störung seiner Ordnung (d.h. seiner Gesundheit) bewirken.
Gesundheit ist demnach kein stabiler Gleichgewichtszustand, sondern
muss in der Auseinandersetzung mit krankmachenden Einflüssen kontinuierlich
neu aufgebaut werden. Gesundheit und Krankheit sind keine einander ausschließende
Zustände, sondern die Extrempole auf einem Kontinuum. Dazwischen
liegen Zustände von relativer Gesundheit und relativer Krankheit.
Die Art und der Erfolg von Bewältigungsversuchen wird wesentlich
dadurch bestimmt, auf welche Ressourcen eine Person zurückgreifen
kann. Demnach muss „die Suche nach spezifischen Krankheitsursachen
(pathogenetischer Ansatz) [...] nach Antonovsky durch die Suche nach
gesundheitsfördernden bzw. gesunderhaltenden Faktoren (salutogenetischer
Ansatz) ergänzt werden“ (Bengel; Strittmatter; Willmann 20027,
S. 85). Diese Faktoren bezeichnet er als „generalized resistance
resources“ (GRR), also generalisierte Widerstandsressourcen, und
versteht darunter „jedes Merkmal einer Person, Gruppe oder Umwelt,
das eine wirksame Spannungsbewältigung erleichtern kann“
(zitiert nach Faltermaier 1994, S. 51).
Antonovsky diskutiert diejenigen Widerstandsressourcen, die auf eine
gewisse empirische Unterstützung verweisen und auf verschiedenen
Ebenen wirksam sein können:
• eine präventive Gesundheitsorientierung als unmittelbar
für die Gesunderhaltung relevante GRR, die sich z.B. in der Vermeidung
von Stressoren oder im Aufsuchen von Vorsorgeuntersuchungen ausdrückt;
• physikalische und biochemische GRRs wie z.B. eine besondere
Reagibilität des Immunsystems;
• materielle GGRs wie Geld oder die Verfügbarkeit über
Güter oder Dienstleistungen;
• kognitive und emotionale GGRs wie z.B. Wissen, Intelligenz oder
Ich- Identität;
• effektive Bewältigungsstile als GRRs, die sich durch Rationalität,
Flexibilität und Voraussicht charakterisieren lassen;
• interpersonale GRRs wie zum Beispiel die Verfügbarkeit
von sozialer Unterstützung oder die Eingebundenheit in und Bindung
an soziale Netzwerke;
• makrosoziokulturelle GRRs wie beispielsweise die Verbundenheit
mit stabilen Kulturen, rituell-magischen Aktivitäten oder religiösen
Glaubensystemen (vgl. Faltermaier 1994, S. 51).
Durch die Frage nach Widerstandsressourcen steht der ganze Mensch mit
seiner Biographie im Mittelpunkt und nicht nur seine Erkrankung bzw.
seine Symptome.
Der Wandel bezüglich der Gesundheitsvorstellung führt notwendigerweise
zu einer Verschiebung des Fokus von der Risiko-Orientierung hin zur
Ressourcen-Orientierung. Gesundheitswissenschaftliche Konzepte gehen
davon aus, dass Ressourcen bei der Bewältigung (Coping) von Belastungen
helfen und somit verhindern, dass der Organismus in einen längeren
Stresszustand verfällt. Hinsichtlich der Gesundheitsbildung kann
die Aktivierung von Ressourcen ein Schlüssel zum Erfolg einer Gesundheitsförderung
sein.
Eine Zusammenfassung der bisherigen Klassifizierungen von Ressourcen
bietet die nachfolgende Tabelle, die von Oda (2001) im Rahmen einer
Studie über „Spontanremissionen bei Krebserkrankungen aus
der Sicht des Erlebenden“ zusammengestellt hat. Da die Erklärung
der in dieser Tabelle klassifizierten Ressourcen den Rahmen der vorliegenden
Arbeit sprengen würde, verweise ich zur weiterführenden Lektüre
z.B. auf Oda (2001). Ich beschränke mich an dieser Stelle auf den
Hinweis, dass Entspannung unter interne verhaltensbezogene Ressourcen
fällt.
Im Widerspruch zu Oda (2001) handelt es sich nach Faltermaier (1994)
bei dem Gefühl der Kohärenz (sense of coherence, SOC) um ein
„alle Widerstandsressourcen integrierendes Konzept“ (S.
53). Dabei stellt es eine individuelle, psychologische (sowohl kognitive
als auch affektiv-motivationale) Einflussgröße dar: eine
allgemeine Grundhaltung gegenüber der Welt und dem eigenen Leben.
Diese hängt davon ab, wie gut jemand in der Lage ist, vorhandene
Ressourcen zum Erhalt seiner Gesundheit und seines Wohlbefindens zu
nutzen (vgl. Bengel; Strittmatter; Willmann 20027, S. 28). Der Ausgang
von Bewertungs- und Bewältigungsreaktionen und damit der Gesundheits-
bzw. Krankheitszustand einer Person wird wesentlich durch dieses Konstrukt
bestimmt. Das Kohärenzgefühl ist somit die zentrale Kraft
zur erfolgreichen Stressbewältigung. Antonovsky (1997) definiert
es als: „eine globale Orientierung, die ausdrückt, in welchem
Ausmaß man ein durchdringendes, andauerndes und dennoch dynamisches
Gefühl des Vertrauens hat, daß die Stimuli, die sich im Verlauf
des Lebens aus der inneren und äußeren Umgebung ergeben,
strukturiert, vorhersehbar und erklärbar sind; einem die Ressourcen
zur Verfügung stehen, um den Anforderungen, die diese Stimuli stellen,
zu begegnen; diese Anforderungen Herausforderungen sind, die Anstrengung
und Engagement lohnen“ (S. 36).
Diese Grundhaltung, die Welt als zusammenhängend und sinnvoll zu
erleben, setzt sich nach Antonovsky somit aus den folgenden drei Komponenten
zusammen:
• Dem Gefühl von Verstehbarkeit (sense of comprehensibility)
Hierbei handelt es sich um die Erwartung bzw. Fähigkeit von Menschen,
Stimuli (auch unbekannte) als geordnete, konsistente, strukturierte
Informationen verarbeiten zu können. Also nicht mit Reizen und
Situationen konfrontiert zu sein bzw. zu werden, die chaotisch, willkürlich,
zufällig und unerklärlich sind. Verstehbarkeit ist nach Antonovsky
ein kognitives Verarbeitungsmuster (vgl. Antonovsky 1997, S. 34f.).
• Dem Gefühl von Handhabbarkeit (sense of manageability)
Hierbei handelt es sich um die Überzeugung eines Menschen, dass
Schwierigkeiten lösbar sind. Antonovsky (1997) nennt dies auch
instrumentelles Vertrauen und definiert es als das „Ausmaß,
in dem man wahrnimmt, daß man geeignete Ressourcen zur Verfügung
hat, um den Anforderungen zu begegnen“ (S. 35). In diesem Zusammenhang
betont er, dass es nicht allein darum geht, über eigene Ressourcen
und Kompetenzen verfügen zu können, sondern auch darum zu
glauben, dass andere Personen oder eine höhere Macht dabei helfen,
Schwierigkeiten zu überwinden. Handhabbarkeit ist nach Antonovsky
ein kognitiv-emotionales Verarbeitungsmuster (vgl. Bengel; Strittmatter;
Willmann 20027, S. 29).
• Dem Gefühl von Bedeutsamkeit (sense of meaningfulness)
Hierbei handelt es sich nach Antonovsky (1997) um das „Ausmaß,
in dem man das Leben als emotional sinnvoll empfindet: daß wenigstens
einige der vom Leben gestellten Probleme und Anforderungen es wert sind,
daß man Energie in sie investiert, daß man sich für
sie einsetzt und sich ihnen verpflichtet, daß sie eher willkommene
Herausforderungen sind, als Lasten, die man gerne los wäre“
(S. 35). Diese Komponente ist nach Antonovsky die wichtigste, denn ohne
die Erfahrung der Sinnhaftigkeit und ohne positive Erwartungen an das
Leben ergibt sich trotz einer hohen Ausprägung der anderen beiden
Komponenten kein hoher Wert des Kohärenzgefühls. Das Leben
wird in allen Bereichen nur als Last empfunden und jede weitere sich
zusätzlich stellende Aufgabe als Qual. Sinnhaftigkeit ist nach
Antonovsky ein affektiv-motivationales Verarbeitungsmuster (vgl. Bengel;
Strittmatter; Willmann 20027, S. 29f.).
Ein stark ausgeprägtes Kohärenzgefühl führt dazu,
durch Aktivierung angemessener Ressourcen, flexibel auf spezifische
Situationen reagieren zu können. Ein gering ausgeprägtes Kohärenzgefühl
hingegen führt zu einer eher starren und rigiden Antwort auf Anforderungen,
da weniger Ressourcen zur Bewältigung vorhanden sind bzw. wahrgenommen
werden (vgl. Bengel; Strittmatter; Willmann 20027, S. 30).
Das Kohärenzgefühl wirkt dabei als flexibles Steuerungsprinzip,
das den Einsatz verschiedener Verarbeitungsmuster (Copingstile, Copingstrategien)
in Abhängigkeit von den Anforderungen aktiviert.
Das Kohärenzgefühl entwickelt sich im Laufe der Kindheit und
Jugend, beeinflusst von gesammelten Erlebnissen und Eindrücken.
Mit etwa dreißig Jahren ist es nach Antonovsky ausgeprägt
und bleibt relativ stabil. Er bezeichnet es daher auch als dispositionale
Orientierung. Ob sich ein stark oder gering ausgeprägtes Kohärenzgefühl
herausbildet, hängt für Antonovsky von gesellschaftlichen
Gegebenheiten und der familiären Sozialisation ab, nämlich
von der Verfügbarkeit der erwähnten generalisierten Widerstandsressourcen
(GRR). Eine grundlegende Veränderung im Erwachsenenalter hält
er nur für begrenzt möglich (vgl. Bengel; Strittmatter; Willmann
20027, S. 86). Höchstens durch radikale Veränderungen der
sozialen, kulturellen und strukturellen Einflüsse, welche die bisherigen
Ressourcen und Handlungsmöglichkeiten massiv verändern oder
viele unerwartete Erfahrungen mit sich bringen, könne das Kohärenzgefühl
verändert werden (Bengel; Strittmatter; Willmann 20027, S. 31).
Auf welche Weise kann jetzt ein stark ausgeprägtes Kohärenzgefühl
die Gesundheit fördern? Antonovsky geht von folgenden drei Einflussmechanismen
über die Wahrnehmung von Stressoren aus. Diese hat er in Anlehnung
an das transaktionale Modell von Lazarus (s.3.3.1) konzipiert und umfassen
folgende Stufen:
• primary appraisal I
Menschen mit einem hohen SOC tendieren dazu, fordernde Situationen nicht
als Belastung einzuschätzen, und erfahren daher keinen Spannungszustand.
• primary appraisal II
Auf dieser zweiten Stufe wird eingeschätzt, ob der Stressor das
eigenen Wohlbefinden beeinflusst. Auch hier besteht die Annahme, dass
Menschen mit hohem SOC die Stresssituation eher als günstig oder
irrelevant wahrnehmen, als Menschen mit niedrigem SOC und somit ihre
Spannung schneller abbauen können.
• primary appraisal III
Antonovsky nimmt an, dass auf einer dritten Stufe Personen mit hohem
SOC im Gegensatz zu Personen mit niedrigem Kohärenzgefühl
erstens Probleme klarer und differenzierter wahrnehmen und zweitens,
dass ausgelöste Emotionen stärker fokussiert und weniger diffus
(und damit lähmend) sind (vgl. Faltermaier 1994, S. 53).
Die ausgelöste Spannung wird gelöst, indem das Individuum
seine Widerstandsressourcen zur Problembewältigung mobilisiert.
Dabei ist eine Person mit hohem SOC eher in der Lage aus ihren generalisierten
und spezifischen Widerstandressourcen die geeignete Kombination zu mobilisieren
und die für die Situation angemessene Copingstrategie zu wählen.
Demzufolge trägt ein hohes Kohärenzgefühl dazu bei, die
durch Stressoren ausgelösten Spannungszustände des Organismus
erfolgreich zu lösen und die zugrundeliegenden Probleme zu bewältigen.
Indem ein Stresszustand erfolgreich gelöst werden kann, wird eine
Bewegung zum gesunden Pol des Gesundheitskontinuums gefördert (vgl.
Faltermaier 1994, S. 53f.).
Zur empirischen Überprüfung seiner Theorie hat Antonovsky einen Fragebogen entwickelt, den Orientation to Life Questionary (bzw. die SOC-Skala) (vgl. Antonovsky 1997, S. 79ff.). Die empirische Fundierung des Salutogenese-Modells besteht aus Querschnittuntersuchungen, die den Zusammenhang von Kohärenzgefühl mit verschiedenen Parametern psychischer und physischer Gesundheit und Persönlichkeitseigenschaften messen. Dabei erlauben die Korrelationen keine Aussagen über Ursachenzusammenhänge. Wenn sich also bedeutsame Korrelationen zwischen einem hohen SOC und einer Gesundheitsvariable finden, ist noch nicht nachgewiesen, dass das Kohärenzgefühl ein ursächlicher Faktor für Gesundheit ist (vgl. Bengel; Strittmatter; Willmann 20027, S. 40ff.). Viele empirische Studien bestätigen seit der Entwicklung dieses Modells vor über 20 Jahren die Aussagen Antonovskys in Bezug auf die Stresswahrnehmung und Stressbewältigung. Das Kohärenzgefühl hat demnach Einfluss auf die Bewertung von Stressoren und deren Bewältigung und kann eine Anpassung an schwierige Lebenssituationen erleichtern. Menschen mit hohem SOC nehmen Ereignisse und Anforderungen eher als Herausforderungen und weniger als Belastung wahr. Wenn sie dennoch Stress erleben, können sie ihn schneller wieder abbauen (vgl. ebd., S. 46ff.).
Entgegen der Annahme Antonovskys, dass das Kohärenzgefühl im Erwachsenenalter eine stabile Eigenschaft ist, finden sich aufgrund von entsprechenden Studien Hinweise, dass mit zunehmendem Alter auch die Stärke des Kohärenzgefühls zunimmt. Um fundierte Aussagen über die Veränderbarkeit dieses Konstrukts zu machen, fehlen jedoch Längsschnittstudien (vgl. ebd., S. 51).
4.)salus (lat.): Unverletztheit, Heil, Glück, Wohlsein, Gedeihen (vgl. Wermke et al. 20017, S. 887); genese (gr.-lat.): Entstehung, Entwicklung (ebd., S. 347).
5.)Benedikt von Nursia: Begründer des Stammklosters der Benediktiner
und des abendländischen Mönchtums (vgl. Brockhaus 20029, S.
86).
6.)Meister Eckhard: deutscher Philosoph und Theologe (vgl. Brockhaus 20029,
S. 218).
7.)Comenius: Jan Amos Komensky (tschechischer Pädagoge und Seelsorger);
begründetet die neuzeitliche
Erziehungslehre und verfasst unter anderem zahlreiche pädagogische
Schriften (vgl. Brockhaus 20029, S. 164).
8.)Sebastian Kneipp bildet ein eigenes Wasserheilverfahren aus und gibt
außerdem Anregungen zu naturgemäßer Lebensweise (vgl.
Brockhaus 20029, S. 473).
9.)Wellness setzt sich zusammen aus wellbeing und fitness und verbindet die drei Komponenten Bewegung, Entspannung und Ernährung zu einer ganzheitlichen Methode (vgl. Roth-Hunkeler 1997, S. 33).
10.)pathogen (gr.-nlat.): Krankheiten erregend, verursachend (z.B. von
Bakterien im menschlichen Organismus) (vgl. Wermke et al. 20017, S. 738).
10.)Morbidität: Häufigkeit bzw. Wahrscheinlichkeit, eine Krankheit zu bekommen (Bengel; Strittmatter; Willmann 20027, S. 18).
11.) Vulnerabilität ist definiert als „Verwundbarkeit“
bzw. „Verletzlichkeit“ (Wermke et al. 20017, S. 1040).
12.) Psychoneuroimmunologie: Relativ junges Forschungsgebiet, welches
Wissen und Methodik der Psychologie und verschiedener medizinischen Teildisziplinen
integriert, um zu untersuchen, welche Wechselbeziehungen zwischen verschiedenen
Systemen des Körpers bestehen (vgl. Bengel; Strittmatter; Willmann
20027, S. 17f.).
nach oben
zurück zum Inhaltsverzeichnis
Mehr zu
Yoga und
Meditation
- Yoga Übungen lernst du am besten bei einem Yogalehrer
- Yoga Einführungs-Seminare gibt es in den Yoga Vidya Seminarhäusern als Wochenend- und Wochenkurse. Diese werden auch von Krankenkassen bezuschusst
- Bei Yoga Vidya findest du jährlich fast 3000 Seminare zu Yoga, Meditation und Ayurveda, darunter auch das umfangreichste Yogalehrer Weiterbildungs-Angebot
- In den Yogalehrer Ausbildungen beim Berufsverband der Yoga Vidya Lehrer/innen in 50 verschiedenen Städten lernst Du Yoga, Meditation, Yoga Philosophie, spirituelles Leben und auch, wie Du sie anleiten kannst
- In den Yoga Vidya Zentren gibt es regelmäßige Einführungskurse
- Im Yogalehrer-Verzeichnis findest Du eine/n qualifizierte/n Yogalehrer/in in Deiner Nähe
- Im Yoga-Shop findest Du DVDs, Bücher, Yoga-Matten, Kissen, CDs und vieles mehr für deine Yoga-Praxis
Auf unseren Internet-Seiten findest du viele weitere Informationen:
- mein.yoga-vidya.de - Die Yoga Community: Treffpunkt für Yoga Übende mit Forum, Blog, vielen Yoga Videos und Fotos
- Meditation Anleitung als mp3 Datei - lass dich in die Meditation führen
- Yogastunden als mp3 Datei und Video - lass dich zu einer Yogastunde anleiten
- Spirituelle Vorträge zu Yoga und Meditation - als mp3 Datei zum kostenlosen Download
- Spirituelle Vorträge als Video - kurze und längere
- Yoga Wiki: Alle Sanskrit Ausdrücke erklärt
Yoga Vidya findest du auch in vielen sozialen Netzwerken
Mehr Informationen: Copyright Yoga Vidya e.V.. Vervielfältigung oder Verwendung in Webseiten ist genehmigungspflichtig. Ausdruck für private Zwecke, für Freunde oder für eigene Yoga-Schüler ist gestattet, wenn diese Fußzeile eingeschlossen wird.
|
||||||||||